Vida Sana

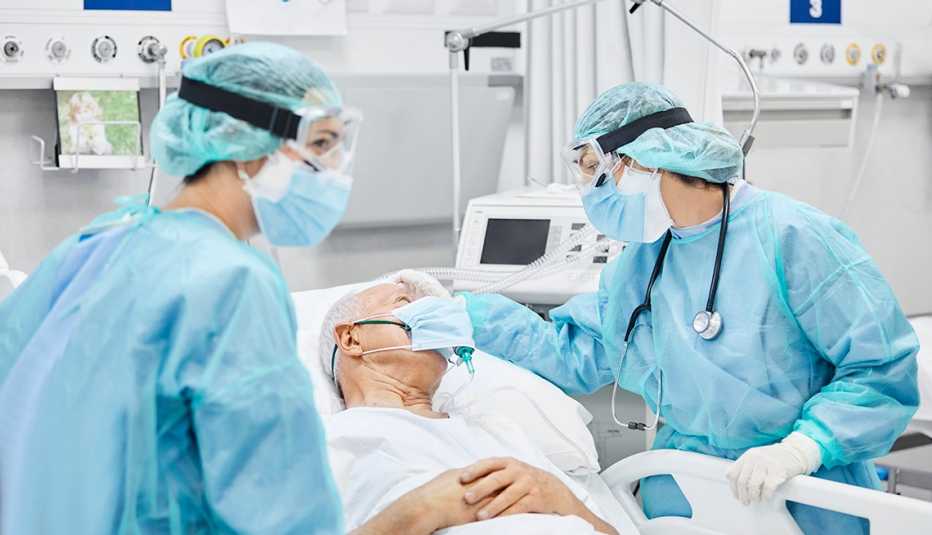
| Para Charlene Fugate, de 70 años, de Indianápolis, el problema empezó en marzo con una persistente infección respiratoria que necesitó dos tratamientos con antibióticos y un inhalador para ayudarla a respirar. Después de varios días, se dio cuenta de que “le era cada vez más difícil” aguantar la respiración durante los diez segundos que los esteroides tardaban en llegar a sus pulmones. Para cuando su esposo la llevó al IU (Indiana University) Health West Hospital, también padecía de dolores de cabeza, fiebre y tos.
Antes de que hubieran pasado tres horas de su llegada a la sala de emergencias, Fugate estaba conectada a un respirador, con una infusión intravenosa, una sonda de alimentación y un catéter, y la transfirieron a la unidad de cuidados intensivos (UCI) del IU Health Methodist Hospital con un diagnóstico de COVID-19. Pasó tres días en la UCI y otros cuatro días en otra unidad del hospital antes de regresar a casa. Sin embargo, tres meses después, su recuperación aún continúa.


Membresía de AARP: $12 por tu primer año cuando te inscribes en la renovación automática.
Obtén acceso inmediato a productos exclusivos para socios y cientos de descuentos, una segunda membresía gratis y una suscripción a AARP The Magazine.
Únete a AARP
Además de sentirse débil y a veces faltarle el aire, Fugate todavía no ha superado la difícil experiencia emocional por la que pasó.
Poco después de salir del hospital, comenzó a revivir los momentos en la UCI, recuerdos fragmentados que describe como angustiantes y aterradores. Y la atormenta el recuerdo de haber tenido que mandarles mensajes de texto a sus familiares, quienes esperaban fuera del área de ingresos de la sala de emergencias, para decirles que la habían conectado a un respirador, y de pensar que nunca los iba a volver a ver. El no recordar qué sucedió después de eso también la perturba. “No recuerdo tres días enteros”, dice. “Sé que cuidaron de mí y que tenía buenos enfermeros, pero realmente no sé qué sucedió en esos días”.
A pesar de que Fugate sobrevivió la peor experiencia de su vida, dice que también vive con el abrumador temor de volver a enfermarse, ya que nadie sabe todavía si después de tener COVID-19 se es inmune a la enfermedad. “Dejar a mis hijos y a mi esposo; aún no estoy lista para eso”, dice Fugate, quien ya regresó a su trabajo como coordinadora de contabilidad. “Trabajo con muchos jóvenes —de entre veinte y treinta años— y no parecen tomar esto tan en serio como nosotros, las personas mayores. ¿Practicaron el distanciamiento social? ¿Usan mascarillas fuera de aquí? ¿Miden sus signos vitales?”.
Fugate toma medicamentos para combatir la ansiedad y ha hablado con un capellán del hospital acerca de su experiencia cercana a la muerte. “Me dijo que sufro de un tipo de angustia y de un tipo de trastorno por estrés postraumático (TEPT)”, dice.
La historia de Fugate se ha vuelto muy común entre los pacientes de COVID-19, particularmente entre los que pasaron tiempo en cuidados intensivos. Toda persona que ha estado en la UCI es propensa a tener problemas emocionales, cognitivos y físicos a largo plazo, conocidos en conjunto como "síndrome poscuidados intensivos", o SPCI, “un problema muy común debido al cual los pacientes y sus cuidadores sufren un deterioro de su calidad de vida hasta por dos años después de haber sobrevivido una enfermedad grave”, dice el Dr. Sikandar H. Khan, osteópata, neumólogo y médico de cuidados críticos, quien supervisa el Critical Care Recovery Center de IU Health en Indianápolis, una de las cada vez más numerosas clínicas que se enfocan en los problemas de salud a largo plazo de los pacientes de cuidados intensivos.
Aunque la prioridad de los proveedores de atención médica es, como debe ser, mantener a los pacientes vivos, “según lo que sabemos sobre los sobrevivientes de otras enfermedades de insuficiencia respiratoria, como la gripe, la neumonía bacteriana grave y la sepsis, los pacientes tendrán muchos síntomas de trastornos del estado de ánimo”, dice Khan. “Y estamos viendo cosas similares en los sobrevivientes de COVID-19”.

































































También te puede interesar
Cuando se prolongan los síntomas del coronavirus
Para algunos pacientes, los efectos de la COVID-19 persisten por mucho tiempo después de que desaparece la infección.25 maneras inteligentes de protegerte del coronavirus
Cómo evitar el contagio durante la pandemia.Qué sucede cuando la infección de coronavirus se agrava
La inflamación de los pulmones puede hacer que a algunos pacientes de COVID-19 les resulte difícil respirar.