Vida Sana

Con la disminución de las órdenes de uso de mascarillas, la recuperación de los eventos en persona y la circulación de cepas altamente contagiosas del coronavirus, evitar la COVID-19 se está volviendo cada vez más difícil.


Membresía de AARP: $12 por tu primer año cuando te inscribes en la renovación automática.
Obtén acceso inmediato a productos exclusivos para socios y cientos de descuentos, una segunda membresía gratis y una suscripción a AARP The Magazine.
Únete a AARP
Y aunque las vacunas y los refuerzos pueden ayudar a frenar lo peor de la enfermedad, las personas con alto riesgo de enfermar gravemente por su edad o una enfermedad subyacente ahora tienen una herramienta adicional para ayudar a asegurar que sus síntomas no avancen a un estado crítico: una píldora antiviral que pueden tomar en el hogar.
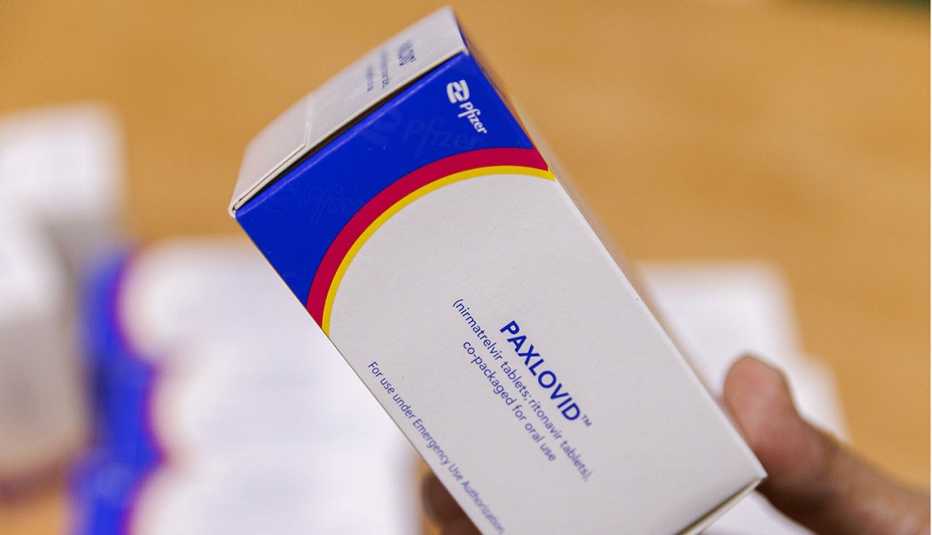
Después de su autorización en diciembre, esta píldora, llamada Paxlovid, inicialmente tenía poco inventario y, por lo tanto, estaba fuera del alcance para muchas personas en Estados Unidos. “Pero esa ecuación ha cambiado mucho durante los últimos meses”, dice el Dr. Mark Rupp, profesor del Departamento de Medicina Interna y jefe de la División de Enfermedades Infecciosas del University of Nebraska Medical Center.
Paxlovid ahora está llegando a decenas de miles de farmacias en todo Estados Unidos, según una conferencia de prensa reciente del Dr. Ashish Jha, coordinador de respuesta a la COVID-19 de la Casa Blanca. Es por lo que las autoridades de salud les están informando a los médicos que ya no necesitan restringir los medicamentos recetados a los pacientes de mayor riesgo.
¿Quién debería tomar Paxlovid ahora? Esto es lo que dicen los expertos.
Los adultos mayores y las personas con enfermedades subyacentes reúnen los requisitos
Enfermedades que aumentan el riesgo de COVID-19 grave
- Cáncer
- Enfermedad renal crónica
- Enfermedades hepáticas crónicas
- Enfermedad pulmonar crónica
- Demencia y otros trastornos neurológicos
- Diabetes (tipo 1 o tipo 2)
- Enfermedades cardíacas
- Sistema inmunitario debilitado
- Sobrepeso y obesidad
- Derrame cerebral
Esta lista no es exhaustiva, pero incluye muchos de los trastornos crónicos que afectan a los adultos mayores.
Fuente: CDC
La Administración de Alimentos y Medicamentos (FDA) autorizó el uso de Paxlovid para los adultos con un alto riesgo de enfermar gravemente de COVID-19, así como para los pacientes de 12 años o más con alto riesgo de contraer COVID-19.
Varios factores pueden poner a una persona en alto riesgo de enfermarse seriamente de COVID-19. La edad, a partir de los 50 años, es el factor de riesgo más alto, según los Centros para el Control y la Prevención de Enfermedades (CDC), y ese riesgo aumenta “considerablemente” una vez que alcanzas los 65 años.
Según datos federales, más del 90% de las muertes por COVID-19 en Estados Unidos se han producido entre adultos de 50 años o más; alrededor del 75% de las muertes se han producido entre adultos de 65 años o más.
Una larga lista de trastornos de salud puede poner a alguien en alto riesgo, como enfermedad cardíaca, enfermedad renal, obesidad y diabetes.
En resumen: si estás en riesgo de enfermar gravemente de COVID-19 y te infectas del virus, habla de inmediato con tu médico de atención primaria sobre Paxlovid.

































































También te puede interesar
¿Es obligatorio usar mascarilla en el avión?
Una juez anuló el requisito, pero el Departamento de Justicia apelará la decisión.
La COVID-19 puede aumentar tu riesgo de contraer la culebrilla
Un nuevo estudio muestra un vínculo entre las dos enfermedades en los adultos mayores.FDA recomienda el segundo refuerzo contra la COVID-19 para mayores de 50
La agencia dice que la cuarta dosis mejorará la protección contra las enfermedades graves.