Vida Sana


Si bien ocurrieron con más de cien años de diferencia, la pandemia de gripe de 1918 y la pandemia actual de COVID-19 tienen elementos en común. Ambas se produjeron a causa de virus que pueden provocar enfermedades respiratorias; ambas se propagaron por medio de pequeñas gotas y aerosoles respiratorios; ambas suscitaron medidas de seguridad pública como el uso de mascarillas, el distanciamiento social y cierres de establecimientos; y ambas cobraron miles de vidas en Estados Unidos (y millones en todo el mundo) durante una serie de brotes.
Se calcula que la gripe de 1918 —también conocida como gripe española— cobró la vida de 675,000 personas en el país, según los Centros para el Control y la Prevención de Enfermedades (CDC); hasta ahora, la COVID-19 ha sido responsable de la muerte de 915,000 personas en EE.UU.


Membresía de AARP: $12 por tu primer año cuando te inscribes en la renovación automática.
Obtén acceso inmediato a productos exclusivos para socios y cientos de descuentos, una segunda membresía gratis y una suscripción a AARP The Magazine.
Únete a AARP
Por lo tanto, no debería sorprendernos que muchos recurran a los libros de historia para ver si esa pandemia pasada puede aportar alguna pista sobre cuándo podría finalmente acabar la COVID-19. Esto es pecialmente cierto ahora que los nuevos casos causados por la altamente contagiosa variante ómicron, aunque siguen siendo elevados, están disminuyendo en muchas zonas del país.
Sin embargo, los expertos recomiendan precaución al comparar las dos pandemias. Tienen puntos en común, pero “son virus diferentes”, señala John M. Barry, académico distinguido de la Facultad de Salud Pública y Medicina Tropical de Tulane University y autor de The Great Influenza.
“En ciertas formas podemos tomar [la pandemia de gripe de 1918] como punto de referencia, pero en realidad no podemos superponerlas entre sí”, agrega el Dr. Egon Ozer, profesor adjunto de la Facultad de Medicina Feinberg de Northwestern University y director del Center for Pathogen Genomics and Microbial Evolution del Havey Institute for Global Health. “No podemos suponer que lo que ocurrió en aquella pandemia vaya a repetirse en esta”.
De pandemia a endemia
Después de algunos años fatídicos, el virus que causó la pandemia de 1918 finalmente desapareció. A medida que aumentó la inmunidad de la población contra la infección, disminuyó la cantidad de muertes y el virus se convirtió en una gripe estacional menos letal, aunque los CDC advierten (en inglés) que en la actualidad todavía circulan descendientes de ese virus.
Cada vez más científicos, que incluyen casi el 90% de los inmunólogos, los investigadores de enfermedades infecciosas y los virólogos encuestados (en inglés) por Nature, predicen que el SARS-CoV-2 (el virus que causa la COVID-19) tendrá una trayectoria más o menos similar, en el sentido de que también podría convertirse en una endemia.
“El hecho de que sea un virus no significa que vaya a comportarse de la misma manera”.
“En términos muy generales, lo que significa [endemia] es que nosotros, como población, mantenemos una tregua con el virus”, explica el Dr. William Schaffner, experto en enfermedades infecciosas y profesor de la Facultad de Medicina de Vanderbilt University. “El impacto del virus se reduce, pero no desaparece de nuestra población; no se elimina por completo. Pero puedes pensar en ello como si se tratara de una combustión lenta. Se continúa transmitiendo en niveles muy bajos” y en ocasiones causa enfermedades graves en las poblaciones vulnerables.


































































También te puede interesar
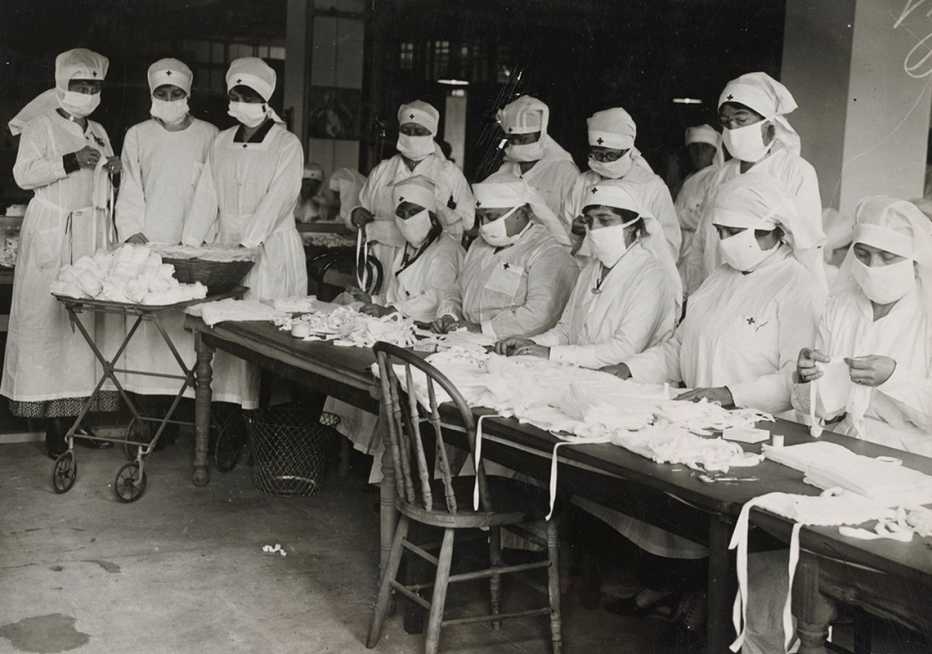
Fotos: la pandemia que azotó al mundo en 1918
Breve historia del impacto que causó la gripe española en EE.UU.Guía completa de las vacunas de refuerzo contra la COVID-19
Todo lo que necesitas saber sobre recibir una dosis adicional —o dos— de las vacunas.
BA.2 ("ómicron silenciosa"): Lo que debes saber sobre la subvariante 'silenciosa' de ómicron
Una cepa hermana de la variante ómicron original —altamente contagiosa— se está propagando en Estados Unidos.