Centro de recursos

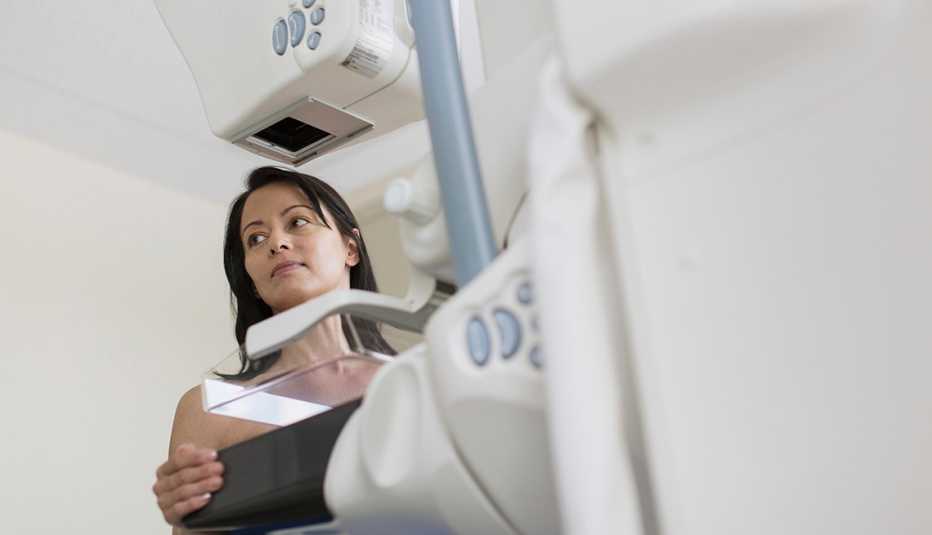
Recientes investigaciones llevadas a cabo para evaluar si las nuevas mamografías 3D pueden contribuir a mejorar la detección de casos de cáncer de mama han revelado que el empleo de mamografías 3D en combinación con las mamografías estándar en tecnología 2D detectan una mayor cantidad de casos de cáncer, lo cual se traduce en un índice menor de "falsos positivos", que cuando se utilizan únicamente las mamografías 2D.
Investigadores de Australia e Italia realizaron un estudio en el que participaron unas 7,300 mujeres, cuyas edades oscilaban entre los 48 y los 71 años. Al igual que dos estudios previos —uno llevado a cabo en el 2012 por investigadores estadounidenses y otro de principios de este año, en Noruega—, este fue parcialmente subvencionado por la firma Hologic Inc., de Massachusetts, la primera empresa en obtener una autorización de la FDA (Administración de Alimentos y Medicamentos de EE. UU.) para fabricar los mamógrafos que combinan, en un mismo examen, ambas técnicas.


Membresía de AARP: $15 por tu primer año cuando te inscribes en la renovación automática.
Obtén acceso inmediato a productos exclusivos para socios y cientos de descuentos, una segunda membresía gratis y una suscripción a AARP The Magazine.
Únete a AARP
En el estudio, las mujeres fueron sometidas tanto al examen estándar como al que combina imágenes en 2D y 3D. De los 59 casos de cáncer de mama que se detectaron, 39 fueron detectados por el mamógrafo 2D solo y por el que combina ambas tecnologías, en tanto que los otros 20 casos fueron detectados exclusivamente por medio de la mamografía combinada.
La coautora del estudio, Nehmat Houssami, de la Facultad de Salud Pública de University of Sydney, le confirma a AARP mediante un correo electrónico que la nueva investigación “demuestra con claridad que, cuando la mamografía es interpretada sobre la base de imágenes 2D y 3D, mejora la detección del cáncer de mama, en comparación con esa misma interpretación basada solo en mamografías 2D”. Sin embargo, advierte que esto no debería llevar a un cambio apresurado de las actuales prácticas de detección, ya que aún existe una “necesidad urgente” de realizar más estudios para comparar ambos métodos.
En una mamografía estándar, se examina cada mama de la paciente con rayos X mediante un barrido en sentido vertical y uno en sentido horizontal, mientras la mama se encuentra comprimida entre dos placas rígidas. En el caso de una imagen en 3D, la máquina se mueve alrededor de la mama con una trayectoria en forma de arco, mientras toma múltiples imágenes con rayos X desde diferentes ángulos.
Una razón por la cual algunos tumores pueden escapar a la detección en una mamografía estándar, es que la compresión de la mama produce el solapamiento de los tejidos, lo que puede ocultar el cáncer. La versión 3D le posibilita al técnico radiólogo moverse a través de las imágenes de distintas capas de tejido mamario, de una a la vez, lo cual incrementa su capacidad para examinar con mayor claridad las áreas más dudosas.
La FDA aprobó en el 2011 la tomosíntesis digital de mama, como se denomina oficialmente la mamografía 3D, con la esperanza de que las imágenes más claras no solo mejoren la detección de tumores, sino también disminuyan el número de veces que una paciente debe ser citada para repetir el estudio.





































.jpg?crop=true&anchor=13,195&q=80&color=ffffffff&u=lywnjt&w=2008&h=1154)






























También te puede interesar
¿Cuándo debes hacerte la mamografía?
Un grupo de expertos recomienda hacerse la mamografía a partir de los 40 años.